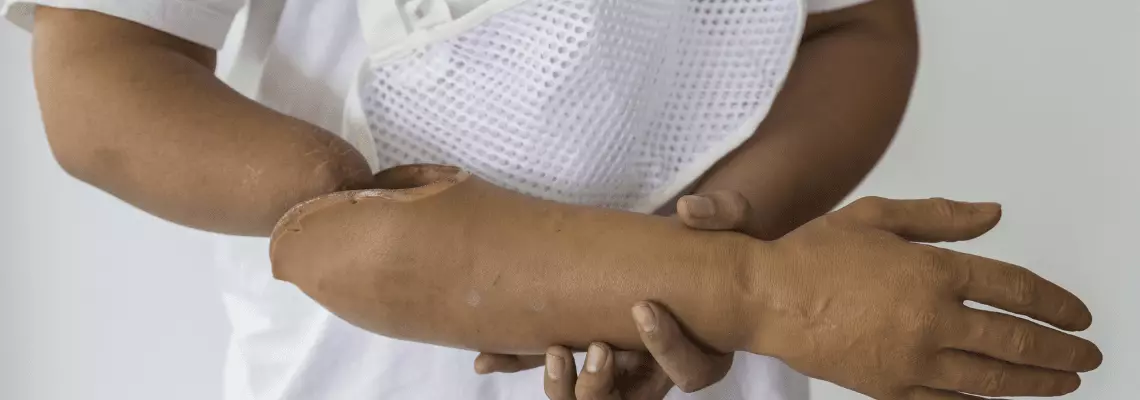
Rehabilitacja po amputacji kończyny górnej
Nieszczęśliwy wypadek, choroba, wady wrodzone oraz liczne inne czynniki mogą doprowadzić do utraty ręki. Mimo że pacjent nigdy nie odzyska już pełnej sprawności, niezbędne jest, aby regularnie uczęszczał na rehabilitację. W jakim celu i jak długo?
Cały plan rehabilitacyjny – zarówno przedoperacyjny i pooperacyjny – uzależniony jest od kilku elementów: powodu amputacji ręki, poziomu amputacji, stanu ogólnego pacjenta z uwzględnieniem jego chorób współistniejących oraz jego stanu psychvicznego.
Przyczyny amputacji kończyny górnej
Na samym wstępie skupmy się na najczęstszych przyczynach amputacji ręki. Konieczność amputacji wiąże się z chorobami przewlekłymi m.in. miażdżycą, cukrzycą, nowotworem itp. oraz infekcjami, które szybko się rozwijają i są oporne na leczenie antybiotykami np. martwicze zapalenie powięzi, gdzie dochodzi do obumierania tkanek. Prócz tego do nieuniknionej amputacji dochodzi w efekcie zmiażdżenia ręki, oparzenia lub odmrożenia III stopnia. Nie można zapominać, że niekiedy lekarz może zalecić amputację, aby przyczynić się do poprawy jakości życia chorego. Jak to możliwe, że brak ręki może w tym pomóc? Dzieje się tak, jeśli kończyna jest zdeformowana, niesprawna, przysparza pacjentowi okropnego bólu, którego nie można trwale złagodzić lub wiąże się z niegojącymi się ranami i stanami ropnymi.
Poziom amputacji
Proces usprawniania w dużej mierze uzależniony jest od poziomu amputacji. Im więcej stawów pozostanie nienaruszonych (czyli im dłuższa będzie kończyna), tym łatwiej i szybciej mogą przebiegać poszczególne etapy rehabilitacyjne.
- w obrębie ręki/dłoni – możemy ten poziom podzielić na dwa etapy: amputacje fragmentu palców, palca, kciuka lub całej ręki. Najczęściej ta opcja amputacji wykonywana jest na skutek odmrożeń lub gdy leczenie jest całkowicie niemożliwe,
- w obrębie przedramienia – na tym poziomie kończynę górną odejmuje się z powodu ciężkich obrażeń ręki lub nadgarstka, a także w wyniku nowotworów. Po zabiegu ruch zgięcia zostaje zachowany na każdym poziomie, aż do przyczepów mięśnia ramiennego,
- w obrębie stawu łokciowego – mimo niekorzystnej sytuacji, jaką jest amputacja, kikut na tym poziomie posiada pewne zalety m.in. duża siła, dłuższa dźwignia i bardzo dobra kontrola protezy.
- w obrębie ramienia – nadrzędną zasadą niniejszej amputacji jest oszczędzanie maksymalnie każdego odcinka ramienia z wyjątkiem 4-5 cm obwodowych. Wynika to z późniejszych możliwości protezowania z udziałem czynnej protezy ramiennej.
- w obrębie stawu ramiennego – ten poziom amputacji nie jest często wykonywany lub wykonywany niechętnie ze względu na trudności protetyczne i nieestetyczny wygląd.
Ćwiczenia po amputacji kończyny górnej – konspekt rehabilitacyjny
Rehabilitacja powinna rozpocząć się jeszcze przed amputacją. Oczywiście dotyczy to tylko amputacji planowanych, gdzie pacjent może przygotować się emocjonalnie i fizycznie do zabiegu chirurgicznego. Co obejmuje? Polepszenie ogólnej kondycji pacjenta, przedstawienie mu całego planu rehabilitacji oraz wskazanie, jakie ograniczenia po zabiegu będzie musiał zaakceptować. To też dobry czas na „zaprzyjaźnienie się” z fizjoterapeutą, który będzie towarzyszył pacjentowi podczas całego procesu rehabilitacji na każdym jej szczeblu.
Po amputacji
Po amputacji kończyny górnej wyróżniamy trzy etapy rehabilitacji: okres szpitalny, poszpitalny, powrót do maksymalnej sprawności.
Okres szpitalny ma na celu zabezpieczenie rany oraz eliminację/łagodzenie obrzęków i bólu. Włączane są ćwiczenia uciskowe (terapia kompresyjna), drenaż limfatyczny oraz nauka pacjenta, jak najlepiej układać kikut. Obrzęki są naturalnym stanem pooperacyjnym, jednak należy jak najszybciej się ich pozbyć. W przeciwnym razie rana będzie goić się wolniej, co wiąże się z późniejszym dopasowaniem protezy. Oprócz tego niezwykle ważne jest prawidłowe zakładanie opatrunku i bandaży. Pacjent – jeśli jest to możliwe fizycznie – powinien jak najszybciej podjąć się nauki bandażowania, które będzie długotrwałym elementem pielęgnacyjnym. Kinezyterapia w okresie szpitalnym musi obejmować ćwiczenia izometryczne mięśni kikuta i rozciągające, które zapobiegają przykurczom.
Rehabilitacja w okresie szpitalnym uwzględnia również ćwiczenia całego tułowia. Dlaczego? Brakujący ciężar kończyny górnej odbija się na funkcjonowaniu kręgosłupa (z powodu przesunięcia środka ciężkości ciała) i może prowadzić do patologicznych zmian w jego obrębie. Wzmocnienie mięśni tułowia pomoże zapobiec dolegliwościom bólowym.
Okres poszpitalny to kontynuacja okresu szpitalnego, ale wzbogacony o większy zakres i intensywność ćwiczeń. Ma na celu dalszą ochronę przed powikłaniami pooperacyjnymi tj. obrzękami, zakrzepami, przykurczami i przygotowuje na protezowanie. Jednym z elementów okresu poszpitalnego jest hartowanie skóry kikuta, która jest bardzo wrażliwa. Masaże, oklepywanie (z udziałem ręczników, piłeczek i innych narzędzi rehabilitacyjnych) oraz wcieranie produktów pielęgnacyjnych są kluczowe dla pozbycia się nieprzyjemnych odczuć.
Zarówno w okresie szpitalnym, jak i poszpitalnym może pojawić się ból fantomowy. Jest to odczuwanie istnienia usuniętej ręki, które może być interpretowane jako ból, drętwienie, mrowienie lub poruszanie kończyną. Niestety ból fantomowy u każdego pacjenta przebiega inaczej – dla niektórych może być bólem nie do wytrzymania opisywanym jako zgniatanie lub miażdżenie ręki, a dla innych wiązać się z delikatnym odczuwaniem ciepła lub zimna. Ból fantomowy najczęściej ustępuje w momencie zaprotezowania kończyny, dlatego dążenie jak najszybciej do tego etapu jest bardzo ważne. Oprócz tego, w celu walki z bólem fantomowym, stosuje się zabiegi fizykalne tj. ciepłolecznictwo, masaże, zabiegi z udziałem prądów, światła i pola magnetycznego.
Trzeci okres rehabilitacji ma pomóc pacjentowi uzyskać jak najwyższy poziom samodzielności i nauczyć go nowych, codziennych czynności, jakie wiążą się ze stałą pielęgnacją kikuta. Na tym etapie pacjent decyduje, czy chce używać protezy, czy nie. Niektórzy pacjenci widząc, jak długo trwa okres oswajania się z protezą i analizując jej wady (głównie związane z nadwrażliwością kikuta), rezygnują z jej używania. Inni natomiast chętnie podejmują wyzwanie, wiedząc, że proteza zwiększy ich ruchomość i pozwoli w maksymalnym stopniu powrócić do poprzednio wykonywanych czynności. W zależności od rodzaju protezy, opracowuje się dalszy plan rehabilitacyjny, a długość samej rehabilitacji mocno uzależniony jest od postępów pacjenta.
Niektóre z protez (np. biomechaniczne) umożliwiają chwytanie przedmiotów poprzez napięcie odpowiedniego mięśnia kikuta. Jednak nie każdy pacjent będzie miał predyspozycje do korzystania z tego typu udogodnień – barierami może okazać się cena i niewystarczający poziom generowanych impulsów mięśniowych. Warto zatem podjąć rozmowy z pacjentem na temat protezowania jeszcze w okresie przedoperacyjnym lub w okresie szpitalnym, gdzie szybkie podjęcie decyzji, może zwiększyć szanse pacjenta na skorzystanie z technologicznych rozwiązań.
Rehabilitacja umysłu i duszy
Oprócz tego rehabilitacja pacjenta po amputacji kończyny górnej ma za zadanie wesprzeć jego stan psychiczny. Pacjenci są często złamani nowym stanem rzeczy, nie potrafią poradzić sobie ze zmianami, ograniczeniami i brakiem ręki. Rehabilitacja ma pomóc zrozumieć, że pomimo niekorzystnej sytuacji, pacjent wciąż może być samodzielny, jest pełnowartościowym obywatelem, który może być wzorem i inspiracją dla innych, a ponadto brak ręki nie musi wykluczać go z normalnego życia. Dzięki odpowiednio dobranym ćwiczeniom wciąż może uprawiać sport lub poświęcać czas na swoje hobby. Aby jednak tak było, terapeuta nie tylko powinien skupić się na fizycznych elementach współpracy, lecz także odpowiedniej motywacji i osobowości pacjenta. Oprócz tego w ramach rehabilitacji może okazać się niezbędna specjalistyczna pomoc psychoterapeuty, który być może zaleci leczenie farmakologiczne, wspierające cały proces rekonwalescencji. Dobrym pomysłem są także zajęcia grupowe, gdzie pacjenci po amputacji kończyn mogą wzajemnie się wspierać, dzielić się odczuciami, doświadczeniami i spostrzeżeniami. Zajęcia mogą uwzględniać udział pacjentów będących na różnych etapach rehabilitacji. Dzięki temu pacjent będący na początku drogi fizjoterapeutycznej może dostrzec realne skutki i efekty działań z rehabilitantem, co zwiększy jego zaangażowanie z zajęcia. Być może będzie mu również łatwiej podjąć decyzję dotyczącą protezowania, jeśli zobaczy, jak wygląda realne „obcowanie” z zastępczą kończyną.
Wzbogacanie wiedzy krokiem rehabilitacyjnym
Postępowanie rehabilitacyjne przed i po amputacji kończyny górnej to pozycja, która może być dodatkiem pracy fizjoterapeuty, wskazując mu dodatkowe metody pracy z pacjentem oraz może stanowić źródło informacji dla pacjenta, jak powinien wyglądać przebieg rehabilitacji. Każde ćwiczenie jest szczegółowo zaprezentowane w wideoklipie przez specjalistę, dzięki czemu pacjent może je odwzorować w środowisku domowym, bez obawy, że robi to w sposób nieprawidłowy. Prócz tego poszerzy swoją wiedzę w zakresie przygotowania do protezowania, dzięki któremu będzie mógł podnieść jakość swojego życia.
Rehabilitant powinien zachęcać pacjenta i jego rodzinę do uzupełniania informacji z zakresu jego stanu zdrowia, gdyż świadomość oswaja i wspiera regularną akceptację, która kształtuje się przez cały czas rekonwalescencji. Należy jednak pamiętać, by wyczulić pacjenta, aby szukał wiedzy w rzetelnych źródłach informacji, które tworzą specjaliści i lekarze.
Bibliografia:
- Postępowanie rehabilitacyjne przed i po amputacji kończyny górnej, Fizmedio, Wydawnictwo Forum Media.
- Przegląd metody leczenia i najczęstszych przyczyn amputacji otwartych i zamkniętych w obrębie kończyny górnej, Pietkun Katarzyna, Siminska Joanna, Stocka Joanna, Ogurkowski Karol, Hagner Wojciech, Nowacka Krystyna.
- Ból fantomowy - wyzwanie terapeutyczne, Michał Graczyk, Małgorzata Krajnik, Małgorzata Malec-Milewska.
- Przerzuty raka odbytnicy do skóry przyczyną amputacji kończyny górnej, Sebastian Fidler, Justyna Kaj, Maciej Płochocki, Emilia Filipczyk-Cisarż, Beata Ziemba.
- Terapia i rehabilitacja po amputacji kończyny górnej Indywidualne przygotowanie i trening Centrum Ortopedycznym Ottobock
- Pacjent po amputacji kończyny – postępowanie i powikłania, lek. med. Marek Libura
- Wpływ rehabilitacji na poprawę wydolności fizycznej osób niepełnosprawnych ruchowo, Kurkus-Rozowska B.